SAOS: Síndrome de apnea obstructiva del sueño
Resumen del contenido

Dra. Laura Cristel Ferrer
Blog Salud MAPFRE es un blog referente en el mundo de la medicina gracias a que todos sus contenidos están escritos por médicos especializados.
Los años de experiencia de MAPFRE en el sector nos avalan como fuente de información veraz y práctica, ayudándote en tus cuestiones sobre la salud del cuerpo y la mente.
El SAOS se caracteriza por la presencia de apneas que son el cese intermitente de la respiración de más de 10 segundos de duración. También pueden producirse hipopneas (apnea junto a desaturación de oxígeno en sangre y despertar transitorio, llamado arousal) en un número superior a 10 episodios /hora.
El SAOS se caracteriza por un cuadro de continuos despertares durante la noche (conscientes o no), junto a ronquidos (en la mayoría de los casos) con la consecuente somnolencia diurna y trastornos neuropsiquiátricos y cardiocirculatorios secundarios. Afecta hasta a un 4% de la población general, sobre todo a varones con sobrepeso y con antecedentes de hipertensión arterial y afectación cardíaca coronaria.
¿Por qué se producen las apneas?
El control de la respiración se realiza por 2 mecanismos, uno automático y otro voluntario. La vía automática es la que funciona durante el sueño. Existen una serie de receptores encargados de enviar una serie de estímulos para mantener los músculos ventilatorios en funcionamiento y para los músculos que se encargan de mantener el espacio aéreo abierto. Debe existir una correcta coordinación entre ambos grupos musculares para una correcta respiración.
Cuando existe algún defecto en los músculos, en sus vías nerviosas o en esta coordinación se produce la apnea obstructiva del sueño. Existen además una serie de factores anatómicos que pueden sobrecargar a estos músculos como pueden ser:
- Hipertrofia lingual (lengua de gran tamaño)
- Hipertrofia amigdalar (amígdalas grandes)
- Malformaciones mandibulares y obesidad.
Estos factores tienen una indicación de cirugía para corregir el problema. Otros factores desencadenantes de la SAOS son el alcoholismo, la cifoescoliosis, la acromegalia y el hipotirodismo entre los más frecuentes.
Signos de SAOS
Los ronquidos nocturnos y la somnolencia diurna son los síntomas más frecuentes. Entre los síntomas nocturnos también destacan:
- Insomnio
- Sudoración,
- Enuresis
- Reflujo gastroesofágico
- Convulsiones
- Interrupción del sueño
Mientras que entre los síntomas diurnos, aún siendo la hipersomnolencia diurna la más frecuente, también se encuentran:
- Cefalea (de forma característica mejora durante el día)
- Disminución de la líbido
- Impotencia
- Trastornos psiquiátricos
- Sequedad boca
- Alteraciones de la voz
- Déficit de memoria
- Deterioro intelectual
- Irritabilidad entre otros.
Es de utilidad la explicación del cónyuge sobre las características de las apneas. Éstos relatan los ronquidos nocturnos, seguidos de episodios de falta de respiración que ceden con un resoplido para volver a recuperar el ritmo de ronquera regular. Este patrón lo explican repetidamente durante toda la noche.
¿Cómo se diagnostica?
El diagnóstico se basa en una detallada entrevista clínica y la exploración física del paciente, seguido de una polisomnografía, que a día de hoy es la prueba diagnóstica de confirmación de la enfermedad. Consiste en la recogida de una serie de variables fisiológicas durante el sueño y se realiza en un hospital. Entre las variables que se estudian destacan:
- Movimientos oculares y musculares
- Flujo de aire en la boca y nariz
- Saturación de oxihemoglobina
- Intensidad del ronquido.
De esta manera se clasifica el SAOS en función del número de apneas por hora, de la sintomatología asociada y de la desaturación de oxihemoglobina y se correlaciona con la mortalidad asociada. Un número superior a 50 apneas por hora se considera grave, mientras que un número entre 10-20 apneas/hora, leve. El aumento de la mortalidad de estos pacientes es en su mayor parte debido a trastornos cardiovasculares.
Tipos de tratamiento
El tratamiento debe ir dirigido no sólo a mejorar los síntomas sino también a corregir las alteraciones fisiológicas que se producen en el SAOS.
Medidas higiénico-dietéticas
- Pérdida de peso como principal factor a corregir, sobretodo en los casos leves y moderados
- Abstinencia alcohólica
- Evitar estimulantes como la cafeína
- Evitar siestas prolongadas durante el día
- Evitar fármacos relajantes durante la noche
- Dormir en posición lateral
- Practicar ejercicio de forma regular
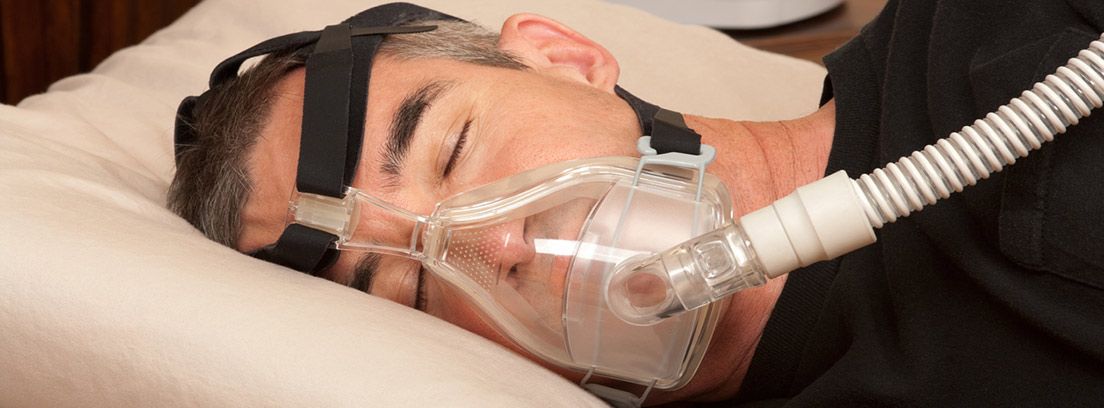
CPAP
Cirugía
Otros tratamientos
- Fármacos como la progesterona, la amitriptilina, la teofilina o la oxigenoterapia se han empleado sin franca mejoría por lo que prácticamente no se utilizan.
Con el Seguro de MAPFRE Salud podrás consultar con un equipo de profesionales todas las dudas relacionadas con la salud.





¿Cuál es el mejor médico al que ir en caso de apneas del sueño? Neumólogo que es el encargado del aparato respiratorio o Neurólogo.
Apreciado Alber,
La apnea es un desorden de la respiración que se caracteriza por una breve interrupción de la respiración durante el sueño. Hay dos tipos de apnea del sueño: la central (el cerebro deja de enviar las señales para que los músculos de la respiración inicien los movimientos respiratorios) y la obstructiva (no fluye por la nariz o la boca del paciente, mientras continúan los esfuerzos para respirar).
El diagnóstico de confirmación se realiza mediante un estudio denominado polisomnografías
La apnea del sueño se trata mediante terapia CPAP, un dispositivo que envía aire presurizado a través de una mascarilla para mantener sus vías aéreas abiertas mientras duerme
La apnea del sueño puede ser tratada por diversos especialistas en función de la causa que origine la apnea: otorrinolaringólogos, neumólogos, neurólogos, etc.
Si aún no conoce la causa de la misma, mi consejo es que comience con visitar un neumólogo que le solicitará la Polisomnografía y comenzará el estudio de la causa que lo origina y lo derivará al especialista de referencia. Un saludo
Me hice el test del sueño, ayer fuí al neumólogo y el informe con el resultado fue AIH de 87.
Le consulté si podría gestionarme la máquina CPAP y me dice que no puede.
Que debo hacer para gestionar la maquina?
Apreciado Esteban,
Siento que desde la parte médica no podamos responder su pregunta. Consulte con atención al cliente de su aseguradora. Un saludo
Estoy usando el cpap desde hace 28 años (los cumplirá este año) y estoy en cantado pues me da una oxigenación del 97 al 98 & ; incluso me dió 99 una vez.
Desde el primer día duermo 7 horas casi exactas, algunas veces varía algo según como haya pasado el cuerpo el día anterior pero lo de las 7 es casi clavado.
Muy buena información.. Gracias.
SALUDOS
Hola Javier,
Muchas gracias por confiar en canalSalud. Un saludo
Soy usuario de CPAP desde hace 17 años sin descansar una noche y estoy encantado y ahora no se dormir sin el, pero mi comentario es debido a si tiene que ver el respirar a través de este aparato el que tengo mucha aerofagia y ventosidad constantemente me ha visto el medico de digestivo me han hecho varias pruebas y todo me da bien, yo he pensado si el CPAP tenia algo que ver.
UN SALUDO MUCHAS GRACIAS.
Apreciado Francisco, en algunos casos la CPAP puede producir alguna molestia gástrica relacionada con aerofagia. La recomendación es elevar ligeramente el cabecero de la cama, y consultar con su neumólogo por si puede ser útil el uso de algún fármaco específico en su caso. Un saludo
Hola; Mi problema es que cuando la SS me proporcionó un CPAP , me indicaron que tenía que cumplir un mínimo de 4 horas diarias de uso pero se me secaba la garganta en extremo a la hora de estar usandolo y me despertaba esa sequedad.
Utilicé un humidificador el cual regulé en todos sus puntos a ver si daba resultado pero nada.
O el vapor de agua salía muy caliente o frío y no había forma de poder respirar sin la consiguiente sequedad.
Total que al no cumplir con las horas fijadas por la SS, me lo retiraron.
Nunca he fumado y no puedo conciliar el sueño, me entra angustia cuando me » olvido » respirar y sigo buscando la forma de poder dormir al menos cinco o seis horas durante la noche. Me acuesto a las 23.30 y ya a las 03.00 de la madrugada me despierto y me paso el dia somnoliento.Tengo 75 años .
Gracias
Apreciado Isidro,
Le recomiendo ponga en marcha (si no lo ha hecho ya) las medidas higiénico-dietéticas recomendadas en el artículo, que consulte con un otorrinolaringólogo por si usted pudiera ser candidato a cirugía, que valore con su médico probar la utilidad de la medicación en su caso, incluso volver a probar la CPAP por si hubiera un nuevo modelo al que se pudiera adaptar.
Espero que le sea útil. Un saludo
Excelente información, gracias
Importantísimo. Felicitaciones.